O aparecimento de protuberâncias cônicas da cor da pele na região genital é motivo de preocupação, totalmente justificado, uma vez que a saúde da região genital é um ponto importante para o bem-estar físico e moral geral de uma pessoa.
Essas verrugas causam desconforto, interferem na vida sexual normal e também podem causar problemas de saúde mais sérios. Se a integridade dos condilomas for danificada, pode ocorrer uma infecção e ocorrer uma transição para uma formação maligna. Portanto, o desejo de se livrar de tais manifestações é compreensível e bastante natural.
Razões para a aparência
A causa das verrugas do papiloma é o vírus do papiloma humano. Este vírus contém um certo conjunto de DNA que se integra com sucesso nas células do corpo humano e faz com que elas mudem seu ciclo de desenvolvimento, forma e estrutura.

De acordo com a classificação internacional de doenças CID-10, o papilomavírus humano é codificado B97. 7. As verrugas anogenitais de natureza venérea recebem o código A63. 0.
Existem muitas cepas diferentes desse vírus, cada uma das quais causa papilomas verrucosos específicos. O tipo de vírus determina o curso do processo patológico, os sintomas, o local de manifestação e a gravidade das complicações.
As cepas são divididas em dois tipos principais:
- cutâneo, com aspecto predominante na camada dérmica;
- membranas mucosas, que aparecem no epitélio mucoso dos órgãos genitais, cavidade oral, etc.
Além disso, os tipos de papilomavírus diferem dependendo do risco de degeneração em processo oncogênico em oncogênico, moderadamente oncogênico e não oncogênico.
Na maioria das vezes, várias cepas diferentes estão presentes no corpo de uma pessoa infectada ao mesmo tempo.
Rotas de infecção e fatores de risco
Existem várias maneiras de o patógeno entrar no corpo:
- Transmissão "vertical". Este é o nome dado à transferência de um agente infeccioso de mãe para filho durante a gravidez. Atualmente não se sabe se a infecção ocorre no período pré-natal ou diretamente durante o parto, mas é indesejável realizar uma cesariana em uma mãe com papilomavírus. A cesariana é escolhida apenas no caso de papilomas hemorrágicos dentro do canal do parto.
- Caminho sexual.O agente infeccioso pode entrar no corpo durante o sexo vaginal, oral ou anal. O patógeno também é transmitido pela saliva durante o beijo. O uso de preservativo durante as relações sexuais não garante proteção contra o vírus, mas torna a sua transmissão menos provável.
- Maneira doméstica.Este mecanismo de transmissão de doenças é bastante raro. A infecção pode ocorrer através do contato com itens pessoais do paciente. Como o vírus está contido na saliva e na urina, é possível se infectar usando a louça de outra pessoa, toalhas compartilhadas, itens de higiene pessoal, na borda do vaso sanitário ou no balneário.
O método de infecção é determinado principalmente pela idade da pessoa: nos bebês, com alto grau de certeza, pode-se estabelecer que a infecção veio da mãe, e nos filhos maiores, por contato e contato domiciliar. A partir dos 17 anos, na maioria dos casos, ocorre a transmissão sexual.
Segundo as estatísticas, o papilomavírus humano está presente no corpo de mais da metade da população sexualmente madura, mas na maioria dos casos não se manifesta de forma alguma e está presente na forma de transporte.
O pico da doença ocorre em idades jovens, de 17 a 25 anos. Isso se deve à atividade sexual máxima e à alta suscetibilidade do epitélio nos órgãos do aparelho geniturinário.
Os fatores predisponentes que aumentam a probabilidade da doença são:
- início precoce da atividade sexual;
- mudança frequente de parceiros sexuais;
- idade até 25 anos;
- contato sexual com pessoas que já tiveram papilomavírus humano ou outras doenças sexualmente transmissíveis;
- gravidez;
- desequilíbrio da flora intravaginal;
- qualquer doença crônica;
- endometriose;
- terapia com medicamentos citostáticos ou glicocorticosteróides;
- excesso de peso;
- perturbação da glândula tireóide e perturbação da produção de insulina;
- hipovitaminose.
O estresse frequente e o não cumprimento dos princípios de higiene pessoal aumentam muito as chances de uma pessoa, após entrar no corpo, a infecção entrar na fase ativa.
Após a introdução, o vírus espalha-se por todo o corpo através da corrente sanguínea, fixa-se às células, penetra na sua estrutura e integra o seu ADN no ADN da célula. As células afetadas então começam a crescer e se dividir ativamente, devido ao aparecimento de condilomas.
Formas de desenvolvimento
Depois de entrar no corpo humano, o vírus não causa sintomas por um determinado período de tempo.
O curso da doença ocorre de acordo com o seguinte algoritmo:
- Período oculto. Durante esta fase, o portador não tem conhecimento da presença de um patógeno infeccioso, uma vez que não há manifestações clínicas. Porém, nesta fase a pessoa já é contagiosa e pode infectar o parceiro através do contato sexual. Este período latente pode durar de 2 a 3 meses a vários anos.
- O início da doença ocorre quando o vírus se multiplica suficientemente no organismo ou quando os mecanismos de proteção do sistema imunológico diminuem. Nesse período aparecem os primeiros sintomas.
- Desenvolvimento ativo com sintomas crescentes.
O curso posterior dos eventos se desenvolve em uma das direções:
- autocura com desaparecimento completo das verrugas papilomatológicas (mais frequentemente observadas após o final da gravidez);
- curso lento e falta de crescimento de protuberâncias cutâneas;
- dinâmica ativa de papilomas com aumento de forma, tamanho, número e fusão de grupos próximos;
- degeneração de crescimentos benignos em malignos.
Tipos de condilomas
Existem vários tipos convencionais de papilomas de condiloma:
- exofítico- projetando-se acima da superfície da pele ou membrana mucosa com crescimento preferencial para fora;
- endofítico- com crescimento predominante nas estruturas da pele, portanto pouco perceptível à inspeção visual;
- Educação Buschke-Levenshtein- caracterizado por taxas de crescimento rápidas, tamanhos grandes e recaídas frequentes após um curso de tratamento. Com esta forma, ocorrem crescimento externo e danos às camadas internas profundas do tecido.
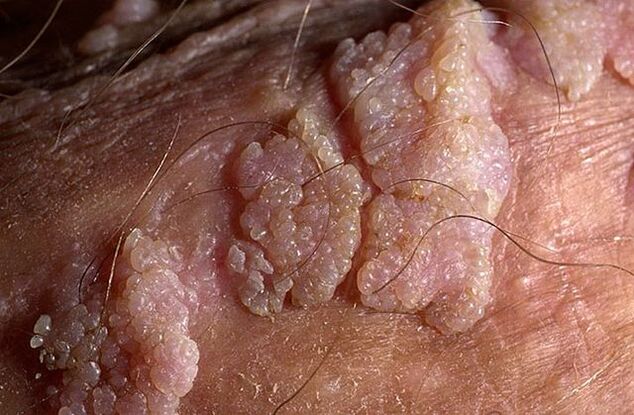
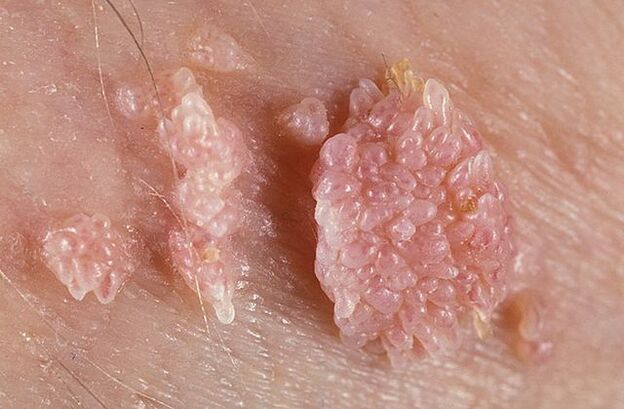
As verrugas genitais podem ter uma base fina ou larga. Se a haste for fina, a ponta pode ser afiada ou semelhante a um taco. Papilomas de base larga são bastante raros. A cor de todas essas protuberâncias é próxima da cor da pele: da polpa ao rosa. A superfície pode ser macia ou coberta por uma camada de queratina.
As verrugas podem aparecer isoladamente ou em grupos semelhantes a nódulos. Às vezes, esses grupos múltiplos atingem tamanhos de 1, 5 cm e, quando vários grupos se fundem, aparecem formações que lembram inflorescências de couve-flor ou crista de galo. Esses crescimentos facilitam a identificação da doença no exame.
Os crescimentos únicos geralmente não causam tanto desconforto quanto os elementos grandes. Em casos raros, eles quebram e sangram levemente.
As formações grandes são mais problemáticas: podem ficar encharcadas, sangrar e piorar devido a uma infecção secundária que se enraíza nas áreas afetadas.
Sintomas
Os primeiros sintomas aparecem após o término do período latente, que dura várias semanas no caso mais curto.
A ocorrência de condilomas ocorre da seguinte forma:
- aparece uma leve vermelhidão na pele, que começa a coçar;
- uma erupção cutânea aparece na pele ou na superfície mucosa na forma de bolhas ou pequenas protuberâncias;
- os tubérculos aumentam gradualmente até 1-1, 5 centímetros de comprimento;
- Novas erupções cutâneas aparecem nas proximidades, que também se transformam em pápulas de condiloma.
A localização depende da cepa específica e do local de entrada do patógeno no corpo:
- genitália externa;
- região anal (papilomas anogenitais);
- dentro da uretra;
- no colo do útero;
- no epitélio da boca (nas superfícies bucais, língua e interior dos lábios).
O quadro clínico pode diferir em cada caso específico dependendo do estado de saúde da pessoa. Para pequenas verrugas, nenhum outro sintoma pode ser observado.
Com um curso mais grave, são observados os seguintes sintomas acompanhantes:
- coceira ou queimação no local da erupção;
- sensação de objeto estranho na região perineal;
- umidade na área de neoplasias;
- odor desagradável da área onde os condilomas estão localizados.
Com atividade física, longas caminhadas ou corridas, todos os sintomas acima se intensificam.
Em casos graves, observam-se fadiga, fraqueza, sinais de intoxicação, dor de cabeça prolongada, febre e temperatura elevada.
Em homens e mulheres, os sintomas apresentam algumas diferenças. Isso se deve a diferenças anatômicas e características do comportamento sexual.
Manifestações em homens
Os condilomas nos homens afetam mais frequentemente o escroto, a virilha, o púbis e várias partes estruturais do pênis: cabeça, corpo, frênulo e prepúcio, sulco coronário. Quando localizados próximos à uretra, os papilomas adquirem uma cor vermelha pronunciada, e esse local geralmente causa bifurcação ou respingos do jato ao urinar.
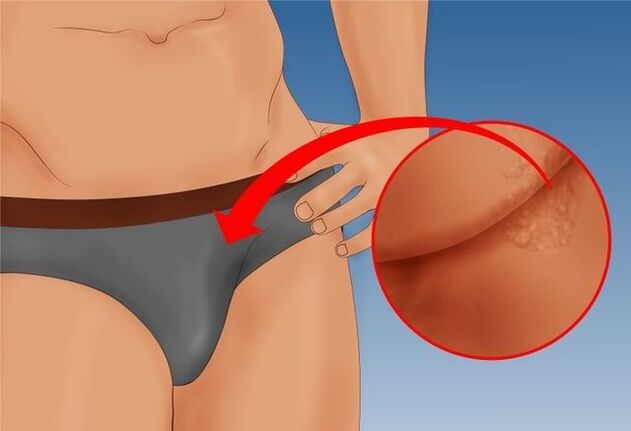
Se a erupção estiver localizada na saída do ânus, pode ocorrer dor intensa durante as evacuações e pode haver sangue nas fezes. Por causa disso, muitas vezes aparece um medo reflexivo de defecar, o que causa constipação periódica e, às vezes, hemorróidas.
Muitas vezes há uma dor vaga na parte inferior do abdômen, durante o sexo há uma sensação de queimação e dor, assim como ao urinar.
A presença prolongada da infecção reduz a imunidade do homem, tornando-o mais vulnerável a doenças respiratórias, mais difíceis de tratar do que o habitual.
Manifestações em mulheres
Os locais mais comuns de ocorrência de papilomas nas mulheres são as zonas perianais, onde a umidade e a temperatura aumentam constantemente: o epitélio do clitóris, lábios, saída vaginal e abertura uretral. Se ocorrer uma infecção durante o sexo anal, um anel de crescimentos pode se concentrar ao redor do ânus.
Grandes crescimentos muitas vezes infeccionam secundariamente, causando odor forte, sangramento, úlceras e dor intensa quando tocados. Ao caminhar, são observados irritação e forte desconforto.
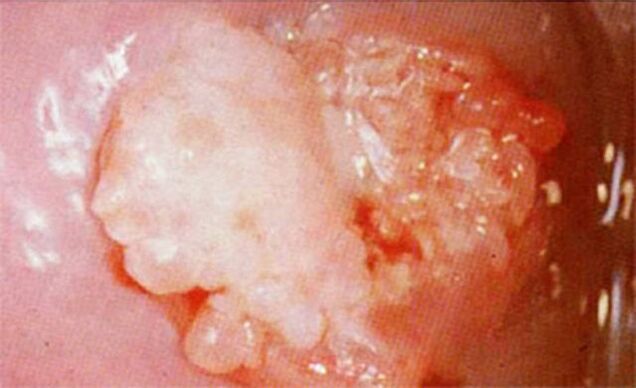
Em 50% das mulheres, formam-se elementos esbranquiçados no colo do útero, que são detectados durante uma colposcopia de rotina, antes da qual são tratadas com um desinfetante ácido que pode realçar a cor branca dos condilomas.
Em alguns casos, todos os crescimentos estão localizados na membrana mucosa dos órgãos genitais internos da mulher, de modo que ela não os percebe até uma visita agendada ao ginecologista. Esta é muitas vezes a razão para iniciar o tratamento mais tarde em comparação com os homens.
Muitas vezes as mulheres ficam constrangidas pela presença de formações em locais íntimos, o que as obriga a recusar o sexo.
Raramente, os papilomas ocorrem na boca e, em casos extremamente raros, no púbis, coxas, pescoço ou rosto.
Características da condilomatose durante a gravidez
Se a condilomatose tiver sido tratada, a gravidez não deve ser planejada antes de alguns meses. O período de abstinência durante a gravidez é prolongado se a mulher tomar medicamentos antivirais durante a terapia. Após um tratamento bem-sucedido e um intervalo mantido, você pode engravidar com segurança.
Se a doença for descoberta já durante a gravidez, é recomendável aguardar o tratamento até que todos os órgãos do bebê já estejam formados. O tratamento após 28 semanas não causa anomalias no desenvolvimento do feto.
As razões pelas quais as verrugas condilomatosas aparecem em mulheres grávidas incluem uma diminuição padrão da imunidade com aumento do estresse no corpo e flutuações hormonais significativas.

Se os papilomas estiverem localizados nas partes externas dos órgãos genitais ou na região perianal e não causarem desconforto, a questão do tratamento pode ser adiada até o nascimento da criança. Mas em caso de crescimento rápido, aumento de tamanho e fortes dores nos crescimentos, você deve consultar imediatamente um médico. Às vezes, com alto índice de progressão das formações, observa-se seu afrouxamento, o que pode levar à ruptura vaginal.
Essa doença, via de regra, não afeta a formação do feto, mas seu efeito se estende ao estado da mãe e ao processo de parto. Se outras infecções estiverem presentes, muitas vezes existe o risco de prematuridade.
Quando os condilomas são danificados durante a passagem do feto pelo canal do parto, isso geralmente leva à infecção do bebê e à condilomatose laríngea no período neonatal ou torácico. Portanto, a presença de papilomas significativos no canal do parto é uma indicação direta para cesariana.
Se necessário, o crescimento é removido durante a gravidez, após o que o tecido é enviado para histologia para verificar sua natureza benigna.
O uso de métodos da medicina tradicional para eliminar condilomas durante a gravidez é inaceitável, pois além de não ter um resultado positivo, pode dar origem à degeneração de células benignas em malignas.
As formações que não causaram desconforto durante a gravidez geralmente desaparecem por conta própria, sem tratamento, vários meses após o parto, à medida que o equilíbrio hormonal da mulher se normaliza.
Diagnóstico
Se um paciente notar sintomas que lembram o papilomavírus humano, ele precisará entrar em contato com um ginecologista, urologista ou venereologista.
Primeiramente, o especialista realiza uma pesquisa para esclarecer os seguintes pontos:
- momento de detecção dos primeiros sintomas pelo paciente;
- prováveis causas de infecção;
- dinâmica e desenvolvimento da doença até consultar um médico.
Em seguida, é realizado um exame clínico, durante o qual o especialista determina a localização, intensidade, tamanho e estado das protuberâncias. Para as mulheres, é realizada uma colposcopia adicional (exame de órgãos genitais individuais com ampliação) ou colposcopia estendida (um procedimento semelhante usando uma solução de ácido acético).
Para um diagnóstico mais preciso, o médico prescreve os seguintes exames adicionais:
- Diagnóstico PCR, permite detectar o patógeno em raspagens do epitélio das áreas afetadas e determinar sua quantidade (também permite determinar a cepa do vírus);
- anuscopia- inspeção visual da área próxima ao ânus com ampliação;
- citologia e histologiafragmentos de formações para identificação de células ou tecidos atípicos;
- biópsia de crescimentosde tecidos epiteliais para estudo microscópico da estrutura do tecido;
- detecção de título de anticorposa este vírus;
- esfregaçodo canal cervical e do colo do útero para oncocitologia microscópica.
Se necessário, são agendadas consultas com dermatologista ou proctologista. Se o diagnóstico for feito em gestante, é necessário entrar em contato com um ginecologista-obstetra.
Depois de receber todos os dados necessários, o especialista pode selecionar táticas individuais de terapia e alívio completo da doença.
Tratamento
Muitas vezes, na condilomatose, as pessoas evitam ir às instituições médicas e escolhem elas mesmas a terapia, dando preferência aos medicamentos locais que podem remover as manifestações visíveis, mas não curam o corpo da infecção, transferindo-a para um estágio latente. Esse tratamento quase sempre leva à recaída. Portanto, para a cura final é necessária uma abordagem integrada, que só pode ser determinada por um especialista.
O tratamento é realizado nas seguintes áreas:
- remoção de crescimentos;
- lutar contra o vírus;
- fortalecendo a imunidade do paciente.
Todos os métodos utilizados para combater as verrugas genitais são divididos em radicais e medicinais.
Métodos radicais
Tais métodos são escolhidos se for necessário eliminar com urgência as manifestações externas ou quando os condilomas estão localizados no colo do útero nas mulheres.
Os seguintes métodos são usados para remoção:
- Excisão cirúrgicaformações usando um bisturi sob anestesia local ou geral. O local do corte é suturado com fio cirúrgico. Apesar de esse método ser considerado clássico, muitas vezes causa sangramento pós-operatório e reabilitação prolongada no hospital, por isso recentemente a remoção cirúrgica tem sido cada vez menos utilizada.
- Criodestruição com nitrogênio líquido.Este método é relativamente barato e seguro e não requer anestesia ou anestesia. Após o congelamento, a proteína das formações é destruída, os nódulos secam e caem. Depois de algumas semanas, não há mais cicatrizes ou cicatrizes no local do tratamento.
- Remoção a laser.Apesar da segurança e alta eficiência, o método requer anestesia e é caracterizado pelo alto custo, por isso é prescrito caso outros métodos não possam ser utilizados. Quando exposta a um feixe de laser, a estrutura do caule de crescimento é destruída. Após a cauterização, o condiloma fica privado de nutrição, o que em poucos dias leva à sua necrose e ao desaparecimento da crosta. Muitas vezes, as cicatrizes permanecem após a remoção do laser.
- Eletrocoagulação.O método é acessível, mas é muito doloroso, por isso requer anestesia local. As protuberâncias genitais são expostas a altas temperaturas, durante as quais os papilomas são cauterizados. As crostas caem sozinhas depois de alguns dias, deixando cicatrizes.
- Radiocirurgia.No momento, este é o método mais tecnológico, rápido e eficaz, o que determina seu alto custo. Usando ondas de rádio de alta frequência, as verrugas genitais são removidas sem dor em 15 a 30 minutos. Após essa remoção não há sangramento, a cicatrização ocorre em um dia, após o qual nenhuma marca permanece na pele.
- Destruição por produtos químicos.Esta técnica só é adequada para pequenas formações, sem fusões múltiplas. São utilizadas substâncias fortes especiais, que levam à morte das células em crescimento. Esses produtos são baseados em ácidos ou álcalis de alta concentração que causam queimaduras químicas locais.
Se nos limitarmos apenas a métodos radicais de combate à condilomatose, então a recorrência dos condilomas ocorre a cada três casos.
Terapia medicamentosa
Uma abordagem integrada envolve a eliminação de formações benignas, a eliminação do vírus no corpo e o aumento do estado imunológico. Portanto, o tratamento medicamentoso inclui o uso dos seguintes medicamentos:
- Produtos farmacêuticospara necrose de verrugas, aceitável para uso doméstico. Durante vários dias, este produto deve ser aplicado pontualmente nos condilomas. Se o medicamento entrar em contato com um tecido saudável próximo ao crescimento, uma queimadura química profunda se formará, portanto, você precisa aplicar o medicamento com muito cuidado. Após as aplicações diárias, faça uma pequena pausa de vários dias. Se o broto não cair, o curso será repetido. Os produtos farmacêuticos que causam necrose das protuberâncias incluem soluções e pomadas.
- Agentes antivirais.Podem ser de uso local ou sistêmico.
- Imunomoduladorespara melhorar a imunidade.
Além disso, para melhorar as defesas do organismo, prescreve-se a ingestão sistemática de complexos multivitamínicos, uma dieta especial e um estilo de vida saudável.
A imunidade à condilomatose não é desenvolvida após o tratamento, portanto é possível a reinfecção de um parceiro sexual anterior.
Possíveis complicações
Se não for tratada por muito tempo, a condilomatose causa as seguintes complicações:
- A ligação de uma infecção bacteriana a papilomas condilomatosos danificados, o que leva a formações purulentas, balanopostite e ulceração na região perianal.
- Quando os crescimentos crescem na uretra, pode ocorrer uretrite viral-bacteriana, causando problemas ao urinar, retenção de urina no corpo e infecção do trato urinário.
- Quando grandes formações estão localizadas no ânus, ocorrem sangramento hemorroidário e paraproctite.
- As verrugas genitais podem afetar a vida sexual de uma pessoa, fazendo com que ela recuse a relação sexual. Tudo isso muitas vezes leva à depressão e a problemas psicológicos.
- As mulheres podem desenvolver erosão cervical e displasia.
- O maior perigo é o risco de degeneração de tumores benignos em câncer (câncer da cabeça do pênis ou do colo do útero).
Medidas preventivas
A prevenção da condilomatose é dividida em específica e geral.
As medidas preventivas específicas incluem a vacinação com uma nova vacina quadrivalente. Estas vacinas não funcionam contra todas as estirpes do papilomavírus humano, mas combatem com sucesso as mais perigosas delas, que causam o cancro do colo do útero. A vacinação é realizada a partir dos 11 anos e repetida três vezes.
A prevenção inespecífica é semelhante às medidas inerentes a muitas doenças sexualmente transmissíveis:
- uso de contraceptivos de barreira;
- higiene pessoal no nível adequado;
- parceiro sexual regular;
- exame regular por ginecologista ou andrologista;
- tratamento oportuno de doenças dos órgãos pélvicos;
- abandonar o álcool e o fumo.
Além disso, é preciso evitar estresse, cansaço físico, hipotermia e quaisquer fatores que fragilizem o sistema imunológico. Uma dieta saudável, melhor saúde e padrões de sono adequados ajudarão a prevenir o aparecimento de verrugas genitais.















































































